A neurobiologia do trauma


Escrito e verificado por a psicóloga Gema Sánchez Cuevas
Atualmente, o abuso infantil é considerado um grande problema de saúde pública. Por isso, nas últimas décadas, houve um processo rápido na tentativa de entender os efeitos da exposição a experiências traumáticas na psicopatologia das crianças (1). Mas, como se desenvolve a neurobiologia do trauma?
Nos últimos anos, a pesquisa clínica se concentrou em explicar o impacto de incidentes traumáticos pontuais e a exposição à negligência e ao abuso crônico. Assim, diferentes estudos mostraram que os incidentes traumáticos isolados tendem a produzir respostas condicionadas às memórias do trauma.
Enquanto isso, o abuso crônico ou a exposição recorrente a eventos traumáticos, como a exposição a procedimentos médicos ou cirúrgicos repetidos, têm efeitos generalizados no desenvolvimento neurobiológico (1). Aparentemente, vários fatos contribuem para a extensão do dano psicológico causado pelos traumas:
- A idade em que as crianças são traumatizadas pela primeira vez.
- A frequência das experiências traumáticas.
- O grau em que os cuidadores contribuem para que o evento seja traumático.
Sabemos que as experiências traumáticas podem alterar as estruturas cerebrais e comprometer as funções emocionais, cognitivas e corporais, o que enfraquece os pacientes. No entanto, a neurobiologia do trauma ainda é pouco compreendida entre os especialistas, e há poucos recursos educacionais disponíveis, apesar de sua prevalência (2).
Em 2013, a American Psychiatric Association revisou os critérios de diagnóstico para o transtorno de estresse pós-traumático (TEPT) no Manual de Diagnóstico de Transtornos Mentais. Assim, o distúrbio foi incluído em uma nova categoria no manual: distúrbios relacionados a traumas e estresse.

Transtorno de Estresse Pós-Traumático
Os eventos traumáticos podem comprometer as funções emocionais, cognitivas e corporais. Isso provoca sintomas debilitantes para os pacientes (3, 4) e um diagnóstico de TEPT (2). Dessa maneira, o trauma pode ocorrer:
- Durante um evento específico. Por exemplo, como testemunha de violência de gênero.
- Por um período prolongado, como no caso de abuso infantil.
Quando ocorre um fator estressante importante, o hipocampo (envolvido no processamento da memória) e a amígdala (envolvida no processamento das emoções) são inundados por hormônios do estresse (3). O indivíduo não consegue processar a experiência traumática como um evento acabado (embora a ameaça não exista mais) e a memória permanece ativa no cérebro (2).
É por isso que os sintomas do TEPT podem aparecer muito tempo após o trauma. De fato, em 25% dos casos esses sintomas ocorrem tardiamente (5).
Neurobiologia do trauma: áreas afetadas
As alterações neurobiológicas do desenvolvimento normal induzidas por trauma incluem áreas envolvidas na regulação da homeostase. São estas (6, 7):
- Tronco cerebral e locus coeruleus (cerúleo).
- Sistemas de memória (incluindo o hipocampo, a amígdala e o córtex frontal).
- As áreas do cérebro incluídas no funcionamento executivo:
- Córtex orbitofrontal.
- Córtex cingulado.
- Córtex pré-frontal dorsolateral.
- O sistema neuroendócrino, incluindo:
- O eixo hipotálamo-hipófise-adrenal (HPA).
- Todos os sistemas de neurotransmissores concebíveis.
Tronco cerebral e mesencéfalo
Os sistemas que lidam com as ameaças são o sistema nervoso simpático e parassimpático, que se originam no tronco cerebral. Dessa forma, a exposição precoce a ameaças extremas e cuidados inadequados afeta significativamente a criança e, a longo prazo, a capacidade do corpo de modular o sistema nervoso simpático e parassimpático em resposta ao estresse (16).
Catecolaminas
Alguns estudos relatam que crianças que sofrem de TEPT e foram maltratadas apresentam concentrações significativamente mais altas de dopamina e norepinefrina do que aquelas que não sofreram abuso (18, 19).
Variabilidade da frequência cardíaca
As crianças que sofreram traumas apresentam uma menor variabilidade na frequência cardíaca em comparação com indivíduos saudáveis (20).
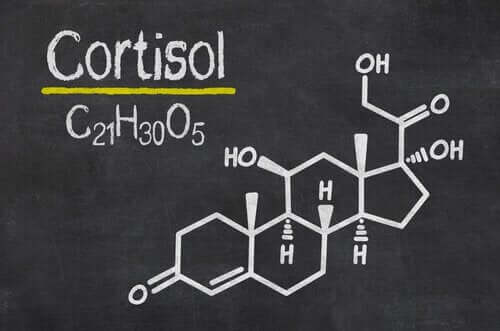
Cortisol
No geral (e em contraste com os estudos com cortisol em adultos com TEPT), as crianças traumatizadas mostram níveis de cortisol significativamente mais altos do que os grupos de controle, que não sofreram trauma anteriormente (21).
Sistema límbico
A pesquisa mostra que os adultos que ainda eram afetados pelos traumas e que sofriam de TEPT apresentaram maior ativação da amígdala direita quando o trauma era lembrado. Essa ativação foi acompanhada por uma menor ativação do centro da fala (22).
O hipocampo
As pessoas que sofreram traumas e desenvolveram TEPT podem apresentar em sua neurobiologia uma diminuição no volume do hipocampo. Assim, Davidson e seus colaboradores concluíram que o impacto da participação do hipocampo na psicopatologia pode ser mais evidente no processamento de informações emocionais. As crianças com lesão no hipocampo seriam mais propensas a mostrar um comportamento emocional em contextos inapropriados (23).
Outras áreas afetadas no trauma são:
- Córtex pré-frontal.
- Lateralização hemisférica.
- O cerebelo, corpo caloso e a integração de experiências.
Efeitos a longo prazo da desregulação da neurobiologia do trauma
Perda da autorregulação emocional
A incapacidade de autorregulação emocional é característica de crianças que sofreram traumas de forma crônica. A sua falta de processos de autorregulação leva a problemas com a autodefinição. Assim, esses problemas se refletem em (8, 9):
- A falta de um senso contínuo e previsível de si mesmo, com um sentido de separação e alterações da imagem corporal.
- Modulação deficiente do afeto, bem como baixo controle de impulsos, incluindo a agressão contra si mesmo e outras pessoas.
- Incerteza sobre a confiabilidade e a previsibilidade dos outros, o que pode levar à desconfiança e a problemas relacionados à intimidade.
Aprendizagem e memória
Algumas características das crianças traumatizadas são:
- Tendência à hipervigilância: elas se preocupam com o perigo iminente e tendem a atacar estímulos ambíguos (10). Isso afeta a maneira como organizam as suas percepções do mundo e é frequentemente associado ao desenvolvimento de problemas generalizados no aprendizado e no desempenho acadêmico (11).
- Limitação da sua atenção a fontes de ameaça: podem mostrar desinteresse em resposta a coisas que outras crianças podem achar desafiadoras ou estimulantes.
- Também podem surgir ideias e percepções paranoicas (12, 13).
Problemas sociais
As crianças que foram expostas à violência tendem a:
- Ter dificuldade em adaptar a sua excitação comportamental às demandas sociais apropriadas (14).
- Como resultado, geralmente não estão em sintonia com outras crianças. Além disso, podem dar a sensação de apresentar deficiência intelectual nos anos do ensino fundamental (15).

Doenças físicas
Outros estudos demonstraram que as crianças traumatizadas são vulneráveis a uma variedade de doenças físicas. Quando adultas, elas têm entre 10% e 15% mais chances de apresentar câncer, doenças cardíacas e diabetes.
Durante a adolescência, participam de atos destrutivos contra si mesmas e contra os outros. Além disso, têm aproximadamente 300% a mais de probabilidades de recorrer ao abuso de drogas, automutilação e comportamento violento e agressivo contra outras pessoas do que aqueles que não sofreram trauma (16).
Muitas crianças afetadas por um trauma tendem a comunicar o que lhes aconteceu sem palavras, posicionando-se diante do mundo como se ele fosse um lugar cheio de perigos e ativando sistemas neurobiológicos orientados para a sobrevivência, mesmo quando estão seguros. Portanto, embora as crianças não possam falar sobre as suas experiências traumáticas, é provável que o trauma seja expresso como uma personificação do que lhes aconteceu.
Por isso, a tarefa da terapia com crianças traumatizadas é ajudá-las a desenvolver um senso de domínio físico, estimulando a consciência de quem são e do que lhes aconteceu. Dessa forma, serão capazes de entender o que está acontecendo com elas no presente e parar de recriar o passado traumático de maneira emocional, comportamental e biológica (1).
Todas as fontes citadas foram minuciosamente revisadas por nossa equipe para garantir sua qualidade, confiabilidade, atualidade e validade. A bibliografia deste artigo foi considerada confiável e precisa academicamente ou cientificamente.
-
van der Kolk, B. A. (2003). The neurobiology of childhood trauma and abuse. Child and adolescent psychiatric clinics of North America, 12(2), 293-318.
-
Kim, S., Lax, L., Ross, D., Ng, D., Grossi, D., Gupta, R., … & Taylor, V. (2017). Visualizing the Neurobiology of Trauma: Design and evaluation of an eLearning module for continuing professional development of family physicians in the Online Psychiatric Education Network. Journal of Biocommunication, 41(2).
-
Heim, C., & Nemeroff, C. B. (2009). Neurobiology of posttraumatic stress disorder. CNS spectr, 14(1 Suppl 1), 13-24.
-
Sherin, J. E., & Nemeroff, C. B. (2011). Post-traumatic stress disorder: the neurobiological impact of psychological trauma. Dialogues in clinical neuroscience, 13(3), 263.
-
Sareen, J. (2014). Posttraumatic stress disorder in adults: impact, comorbidity, risk factors, and treatment. The Canadian Journal of Psychiatry, 59(9), 460-467.
-
Wiener, S. G., Lowe, E. L., & Levine, S. (1992). Pituitary-adrenal response to weaning in infant squirrel monkeys. Psychobiology, 20(1), 65-70.
-
Stanton, M. E., Gutierrez, Y. R., & Levine, S. (1988). Maternal deprivation potentiates pituitary-adrenal stress responses in infant rats. Behavioral neuroscience, 102(5), 692.
-
Kolk, B. A., & Fisler, R. E. (1994). Childhood abuse and neglect and loss of self-regulation. Bulletin of the Menninger Clinic, 58(2), 145.
-
Cole, P. M., & Putnam, F. W. (1992). Effect of incest on self and social functioning: A developmental psychopathology perspective. Journal of consulting and clinical psychology, 60(2), 174.
-
Dodge, K. A., & Price, J. M. (1994). On the relation between social information processing and socially competent behavior in early school‐aged children. Child development, 65(5), 1385-1397.
-
Cicchetti, D., Toth, S. L., & Hennessy, K. (1989). Research on the consequences of child maltreatment and its application to educational settings. Topics in Early Childhood Special Education, 9(2), 33-55.
-
Lewis, D. O., Shanok, S. S., Pincus, J. H., & Glaser, G. H. (1979). Violent juvenile delinquents: Psychiatric, neurological, psychological, and abuse factors. Journal of the American Academy of Child & Adolescent Psychiatry, 18(2), 307-319.
-
Lewis, D. O., Pincus, J. H., Feldman, M., Jackson, L., & Bard, B. (1986). Psychiatric, neurological, and psychoeducational characteristics of 15 death row inmates in the United States. American journal of psychiatry, 143(7), 838-845.
-
Weinberg, M. K., & Tronick, E. Z. (1998). The impact of maternal psychiatric illness on infant development. The Journal of clinical psychiatry.
-
Erickson, M. F., & Egeland, B. (2002). Child neglect. The APSAC handbook on child maltreatment, 2, 3-20.
-
Felitti, V., Anda, R., & Nordernbeg, D. (1998). Relationship of childhood abuse to many of the leading causes of death in adults: The adverse childhood experiences study. Journal of Psychiatry, 163, 245-258.
-
Pitman, R. K. (1989). Post-traumatic stress disorder, hormones, and memory. Biological psychiatry, 26(3), 221-223.
-
De Bellis, M. D., Baum, A. S., Birmaher, B., Keshavan, M. S., Eccard, C. H., Boring, A. M., … & Ryan, N. D. (1999). Developmental traumatology part I: biological stress systems∗. Biological psychiatry, 45(10), 1259-1270.
-
De Bellis, M. D., Keshavan, M. S., Clark, D. B., Casey, B. J., Giedd, J. N., Boring, A. M., … & Ryan, N. D. (1999). Developmental traumatology part II: brain development∗. Biological psychiatry, 45(10), 1271-1284.
-
Cohen, J. A., Perel, J. M., DeBellis, M. D., Friedman, M. J., & Putnam, F. W. (2002). Treating traumatized children: Clinical implications of the psychobiology of posttraumatic stress disorder. Trauma, Violence, & Abuse, 3(2), 91-108.
-
Hart, J., Gunnar, M., & Cicchetti, D. (1996). Altered neuroendocrine activity in maltreated children related to symptoms of depression. Development and Psychopathology, 8(1), 201-214.
-
Rauch, S. L., van der Kolk, B. A., Fisler, R. E., Alpert, N. M., Orr, S. P., Savage, C. R., … & Pitman, R. K. (1996). A symptom provocation study of posttraumatic stress disorder using positron emission tomography and script-driven imagery. Archives of general psychiatry, 53(5), 380-387.
-
Davidson, R. J., Jackson, D. C., & Kalin, N. H. (2000). Emotion, plasticity, context, and regulation: perspectives from affective neuroscience. Psychological bulletin, 126(6), 890.
Este texto é fornecido apenas para fins informativos e não substitui a consulta com um profissional. Em caso de dúvida, consulte o seu especialista.